SOLUCIÓN DE PROBLEMAS CLÍNICOS
Caso Clínico del 13 de Marzo de 2006; analizado / publicado el día 5 de Junio de 2006 y realizado en el Hospital Civil Juan I. Menchaca
Paciente masculino de 73 años con antecedentes de HAS y un AVC con secuelas de hemiparesia derecha que ingresa por presentar alteraciones en el estado de conciencia y ascitis
Sara Paula Carrillo Cuenca, Rogelio Cortés Bañuelos, Celeste Guadalupe Medina Corona; Estudiantes de 5to semestre de la carrera de Medicina.
En este caso clínico se presenta información sobre el padecimiento de un paciente real y se responde a dicha información mediante el comentario de los autores.
Un paciente masculino de 73 años originario de La Joya, Jalisco y residente del mismo lugar; con antecedentes de HAS y un AVC desde hace 18 años con secuelas de hemiparesia derecha y Sx piramidal izquierdo consecuencia del AVC izquierdo; ingresa al servicio de urgencias por presentar alteraciones en el estado de conciencia (afasia/disartria) y ascitis que fue encontrada en laparoscopia exploratoria.
El motivo de consulta del paciente viene desencadenado por la HAS que presenta desde hace 18 años ya que esta enfermedad le trajo como consecuencia una embolia cerebral ocasionó la aparición del AVC el cual es un evento súbito y brusco que consiste en una anormalidad cerebral secundaria a un proceso patológico de los vasos sanguíneos cerebrales y que trae como consecuencia un déficit neurológico principalmente motor pero también sensitivo; dicha enfermedad puede ser asintomática o dar lugar a dos tipos principales de lesiones: la isquemia con o sin infarto tisular y la hemorragia; en el caso de este paciente el AVC fue de tipo isquémico debido a la embolia cerebral que sufrió.
Dicha alteración tiene dos componentes fundamentales; el primero es la aparición y reconocimiento de un déficit neurológico focal cuya severidad puede oscilar desde un cuadro devastador de una severa hemiplejía con coma y una progresión rápida a la muerte hasta un cuadro trivial de pocos minutos de duración y sin secuela alguna. El segundo componente es el perfil temporal característico que incluye un comienzo brusco, súbito, una progresión del déficit durante un periodo generalmente corto, de segundos, minutos u horas, la detención de la progresión del déficit y finalmente la mejoría de la sintomatología que ocurre en todos los casos con excepción obviamente de los que son fatales. El déficit neurológico refleja la localización y extensión del proceso patológico ya sea infarto o hemorragia.
El AVC puede presentarse de manera transitoria y su déficit neurológico es reversible y generalmente se presentan como en este paciente las alteraciones del estado de conciencia y la disartria; este tipo de lesiones no duran más de una hora y generalmente son revertidos completamente luego de 24 horas del inicio del cuadro de afectación neurológica la cual predominantemente es motora.
En el año de 1988; el paciente sufrió un AVC ocasionado por una embolia cerebral, la cual le dejó como secuela una disminución de la capacidad sensitiva y motriz del hemicuerpo derecho. Dicho padecimiento fue tratado por los médicos del centro de salud de su lugar de residencia en La Joya, Jalisco; sin necesidad de ser trasladado a la ciudad de Guadalajara y posteriormente fue llevado a su casa en donde fue cuidado por sus familiares y continuo con sus actividades cotidianas.Luego del AVC hace 18 años (en 1988) el paciente es diagnosticado como hipertenso siendo tratado con antihipertensivos regularmente y siendo cuidado por su hija, la cual llevaba el control de sus medicamentos (no recuerda los nombres ni las dosis de los mismos).
Según menciono el hijo del paciente; los médicos que trataron a su padre luego de la embolia, les refirieron que dicho padecimiento fue consecuencia de su hipertensión arterial, la cual no había sido diagnosticada sino hasta después de la embolia cerebral que sufrió el paciente. (HAS complicada con AVC).
El paciente de este caso clínico presentó una embolia cerebral como consecuencia de la HAS que padecía y la cual no había sido diagnosticada; ambas patologías se encuentran dentro de los principales factores de riesgo para la aparición a largo plazo de un AVC que puede ser isquémico o hemorrágico.
En el caso particular de este paciente la afectación fue por un AVC de tipo isquémico desencadenado por la embolia cerebral y dicho padecimiento, dependiendo del sitio afectado por la isquemia presenta síntomas característicos que incluyen la afectación o déficit neurológico que puede ser tanto sensitivo como motor y generalmente contralateral al sitio de la afectación. Dichos síntomas fueron presentados por el paciente manifestándose como disminución de su capacidad sensitiva y motora.
Los AVC pueden presentarse de manera transitoria y sus síntomas pueden ser reversibles luego de 24 horas aproximadamente de iniciado el cuadro y pueden no dejar secuelas o bien traer complicaciones posteriores como en el caso de este paciente.
Desde hace 10 años; en 1996 presenta hiperuricemia e hipercolesterolemia; para las cuales también según menciono su hijo, lleva un tratamiento farmacológico y se encuentra bajo cuidado (no fueron especificados los nombres de los medicamentos, dosis de los medicamentos ya que su hijo los desconoce y refirió que su hermana; la hija del paciente es la que tiene mayor conocimiento al respecto).
El hecho de que el paciente presente hipercolesterolemia indica también esta situación como una de las causas que pudieron originar su HAS; así como las complicaciones de la misma que en su caso fueron la embolia cerebral y el consecuente AVC de tipo isquémico.
En el año de 2001; el paciente fue diagnosticado con cálculos biliares; los cuales no fueron tratados y se complicaron hasta una colelitiasis que termino por obstruir los conductos biliares y el conducto pancreático. Su hijo refirió que el día 9 de febrero del año 2006; el paciente fue sometido a colecistectomía laparoscópica y que luego de la cirugía le informaron que el paciente presentaba líquido libre en cavidad (ascitis), así como un absceso hepático, y una insuficiencia hepática.
Permaneció unos días en el hospital y fue dado de alta. Hace 14 días (22 de febrero de 2006) regresa a UA del Hospital Civil Juan I. Menchaca por presentar anorexia de varios días de evolución, ataxia, adinamia y distensión abdominal por el líquido de ascitis. Permaneció en el hospital en el servicio de medicina interna hasta hace 8 días (28 de febrero de 2006) que fue dado de alta por mejoría. A su alta, aún presentaba diarrea y disminución del apetito, con medicamentos indicados: Sacharomyces Boulardli y Levofloxacino. Dos días después el paciente comenzó a regresar a sus hábitos alimenticios normales.
Una de las principales complicaciones que presento este paciente fue la ascitis la cual apareció como consecuencia de una hepatopatia; tomando en cuenta además que este paciente consumió grandes cantidades de alcohol anteriormente y dicha situación pudo haber desencadenado este padecimiento. Por lo tanto la ascitis pudo haber sido ocasionada principalmente por una hipertensión portal asociada a cirrosis hepática debida al alto consumo de alcohol o bien de etiología desconocida.
Hace 4 días (el día 4 de marzo de 2006) presentó un episodio de afasia y disartria de una hora de duración aproximadamente (de las 4:00 a las 5:00pm). Permaneció asintomático y refirió su hijo que incluso pedía de comer cosas que se le antojaban a pesar de que desde hace dos días presentaba diarrea de al menos tres evacuaciones líquidas por día (el día 6 de marzo de 2006) .
El día de ayer (7 de marzo de 2006) volvió a presentar episodios de disartria y afasia, comenzó a hablar a señas, estaba tenso, y los episodios eran intermitentes. Permanecía inexpresivo por espacios de tiempo.
El día de hoy (8 de marzo de 2006) por la mañana presentó tres evacuaciones diarreicas. Se levantaba y caminaba solo. Desde la tercera vez que fue al baño ya no hablaba bien, pero contestaba de manera comprensible a todas las preguntas que se le hacían. Indican que presentaba una TA de 120/80 mmHg. El día de hoy (8 de marzo de 2006) tenía cita programada para revisión, ya que refiere su hijo que presenta hiperplasia benigna de próstata además del absceso ya mencionado. Se informa que durante el viaje de traslado hacia el Hospital Civil Juan I. Menchaca, el paciente aún hablaba, aunque ya con un poco de dificultad. Mientras esperaban su turno para la consulta, el paciente informó a su hijo que tenía “ganas de vomitar”, sin embargo solo se mantiene con náuseas, ya que no logra expulsar ningún material. Al entrar a consulta, el paciente ya no lograba articular de manera comprensible; refiere su hijo que fue evaluada su fuerza muscular de extremidades superiores y se encontró sin alteraciones. Se decide enviarlo al servicio de UA de este mismo hospital; donde el paciente aún responde con un sonido al llamarlo por su nombre.
En este caso el paciente presentó diversos síntomas los cuales son característicos dependiendo del territorio vascular afectado; tal es el caso de la hemiparesia y hemiplejía contralaterales las cuales indican una isquemia en territorio carotideo así como también su afasia se presenta por afectación del territorio carotideo. La afectación del tronco de la arteria cerebral media produce una hemiparesia o una hemiplejía de predominio facio-braquial contralateral como en este caso; así como la desviación de la mirada hacia el lado de la lesión.
La afasia además es característica de la afectación del hemisferio cerebral izquierdo. La afectación de la arteria cerebral anterior produce una hemiplejía o una hemiparesia de predominio crural contralateral como en el caso de este paciente.
La disartria que presentó el paciente se puede observar en casos de afectación del territorio vertebro-basilar en los cuales también podemos encontrar la causa de su debilidad y parálisis unilateral; la cual también puede ser bilateral o cambiante.
En el transcurso de las dos primeras horas en el hospital, el paciente presenta una evolución acelerada de los síntomas, con 4 episodios de crisis convulsivas focalizadas y dos generalizadas, que se combatieron de inicio con impregnación de DFH, 750mg en 250ml de solución y diazepam (dosis desconocida). Se solicita TAC y electrocardiograma, este último es reportado sin alteraciones. Se colocó sonda nasogástrica y Foley.
Permaneció intubado y monitorizado en UA hasta las 7:30pm que es trasladado a piso, al servicio de Medicina Interna, donde se evalúa su estado. Se solicitan PFH, química sanguínea, RX de tórax y abdomen y tomografía computarizada.
Las crisis convulsivas aparecieron a consecuencia de la progresiva afectación neurológica que tenia el paciente ya que permaneció en el área de urgencias por un largo periodo de tiempo sin ser atendido correctamente ya que el personal médico esperaba a que los síntomas neurológicos se revirtieran de manera espontánea o bien ver como evolucionaban durante un tiempo; de tal manera que las crisis fueron incrementándose de focalizadas a generalizadas por lo que fue necesario intervenir con tratamiento farmacológico el cual consistió en un anticonvulsivante para controlar los excesivos impulsos cerebrales que ocasionaban dichas convulsiones.
La TAC y el ECG fueron realizados para poder determinar si el paciente tenia alguna lesión cerebral y cardiaca obteniendo de esta ultima ninguna alteración en ese momento; en cuanto a los resultados de la TAC no fueron revelados los hallazgos encontrados en dicho estudio. Debido a que el paciente se encontraba incapacitado tanto motora como sensitivamente le fueron colocadas la sonda nasogástrica y la sonda Foley para posteriormente encontrarse bajo observación luego de ser estabilizado. Los resultados de los estudios solicitados posteriormente no fueron revelados en ese momento.
Habita con su hijo en una casa propia, con todos los servicios, sin hacinamiento habitando una persona por recamara. No convive con fauna nociva, y se dedicaba al campo hasta hace dos años que dejó de trabajar. Alimentación basta en cantidad y calidad, sin ingesta de carnes rojas por prohibición médica. Baño cada tercer día con cambio de ropa interior y exterior diario.
Hace 18 años sufre una embolia cerebral que le deja como secuela la disminución de la capacidad sensitiva y motriz del hemicuerpo derecho. Ha estado expuesto a humo de leña durante aproximadamente 50 años. Se conoce hipertenso desde hace 18 años, luego del EVC; ha sido hospitalizado 4 veces alo largo de su vida sin necesidad de transfusiones, niegan alergia y traumatismos o fracturas, se desconoce el estado de inmunizaciones. Presenta hipercolesterolemia e hiperuricemia desde hace 10 años, por lo que no consume carne roja. No se conoce diabético.
Padres finados; madre con melanomas, padre y madre con antecedentes de cardiopatía desconocida. Se desconoce algún otro antecedente.
Cabe mencionar que el paciente tiene antecedentes familiares de cardiopatías por lo cual su hipertensión, hipercolesterolemia y todas sus consecuencias antes mencionadas pudieron tener cierta predisposición o vinculación genética / hereditaria por lo cual es necesario que en este tipo de pacientes se sigan una serie de pautas para prevenir o bien controlar sus niveles de colesterol, presión arterial y que estos sean tratados de manera ya sea farmacológica o no farmacológica para así evitar las posibles consecuencias que puedan ocasionar como en el caso de este paciente.
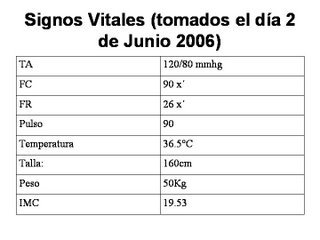
Durante la exploración se encontraron:
Temperatura: 36.3 ºC , TA: 130/80 mmHg , FR: 18 , Peso:63Kg , FC:72 y Pulso: 68.
Con respecto a los signos vitales no se encontraron mayores alteraciones ya que como se observa la tensión arterial, el pulso y la frecuencia cardiaca del paciente en el momento de la exploración se encontraban dentro de los parámetros normales; a excepción de su peso el cual se encontraba un poco por debajo de lo que debería pesar un hombre de la edad de este paciente.
Encontramos un paciente masculino de edad aparente que coincide con la real, facies inexpresiva, conciente, que responde al estímulo verbal, aparentemente desorientado en las tres esferas; con un Glasgow de 7.
Dentro del estado general del paciente al observarlo no se apreciaba una facies característica ya que como se menciono anteriormente el paciente presentaba parálisis la cual también estaba comprometiendo su rostro y expresiones faciales; así como el habla ya que a pesar de no poder articular las palabras si respondía con sonidos e intentaba comunicarse al momento de hacerle algún estimulo verbal. Debido al déficit neurológico que presenta se encontraba desorientado tanto en lugar como en tiempo y persona y al valorar su estado de conciencia se encontró un Glasgow de 7 ya que la respuesta ocular estaba respetada (4), no pronunciaba palabras, solo sonidos (1) y no tenia respuesta motora (2).
A la exploración física se encuentra:
Normocéfalo, sin endo ni exostosis ni huellas de traumatismo. Sin rigidez de nuca
Facies inexpresiva, con múltiples melanomas y verrugas en toda la superficie.
Reflejo fotomotor presente en ambos ojos, Pupilas isocóricas y normorefléxicas.Reflejo de acomodación presente con imposibilidad de girar los globos oculares hacia la derecha-arriba ni derecha-abajo. Nistagmus horizontal intermitente.
Capacidad olfatoria no evaluada, mucosas nasales con paredes hiperemicas y resecas por la presencia de puntillas para soporte respiratorio.
Lengua geográfica sin huellas de cicatrices recientes, mucosas orales bien hidratadas y con buena coloración.
Ausencia de adenomegalias, rigidez muscular.
Tórax enfisematoso. Respiración toracoabdominal con soporte respiratorio.
Ruidos pulmonares presentes disminuidos, con rudeza respiratoria mas marcada al final de la inspiración sugestiva de acumulo de secreciones alveolares. Ruidos cardiacos presentes, de buena intensidad, rítmicos sin soplos ni ruidos agregados, con frecuencia cardiaca ligeramente aumentada (96’).
Abdómen globoso a expensas de líquido de ascitis. Signo de la oleada + Ruidos peristálticos presentes disminuidos. Presenta tres cicatrices recientes de mini incisiones para cirugía laparoscópica sin huellas de circulación colateral.
El paciente se encontraba sumamente alterado y angustiado durante su estancia en el área de urgencias por lo que pudimos observar una respiración bastante forzada y durante el monitoreo de sus signos vitales su frecuencia cardiaca iba en aumento hasta llegar a 96 latidos por minuto, esto debido a que se presentaron las crisis convulsivas y en cada una la frecuencia cardiaca iba en aumento debido al incremento del gasto cardiaco que las convulsiones provocaron; hasta el momento en que estas fueron controladas, también su frecuencia cardiaca se normalizo. Por otro lado se pudo observar la notable distensión abdominal ocasionada por el liquido de ascitis el cual aun se encontraba bastante marcada; por lo que al realizar la prueba de la oleada esta resultó positiva.
Genitales que corresponden a sexo y edad, con vello púbico disminuido y triangulado. Próstata con hiperplasia grado 4.
Extremidades superiores e Inferiores con rigidez muscular marcada, fuerza disminuida en ambas extremidades derechas. Edema de miembros inferiores con Godette++. Reflejos osteo-tendinosos presentes. Babinsky+ bilateral. Hiperreflexia.
Xerodermia generalizada, deshidratación leve sin tinte ictérico.
Paciente conciente, aparentemente desorientado en las tres esferas. Presenta un Glasgow de 7, con 1 punto en respuesta verbal, 4 en respuesta ocular, y 2 en respuesta motora.
En cuanto a la valoración de los pares craneales los hallazgos fueron los siguientes:
I.- Olfatorio: Se desconoce su estado debido a la imposibilidad de habla
II.-Óptico: Visión aparentemente sin alteraciones, aunque se desconoce la escala correspondiente en la carta de Snellen. El paciente sigue un objeto sin perderlo de vista hasta que se sale de su campo visual, este último se encuentra disminuido.
III.-Oculomotor: El paciente abre los ojos de manera espontánea y a petición, presenta pupilas isocóricas, normorefléxicas, reflejos fotomotor y de acomodación sin datos patológicos. Reflejo motomotor afectado, imposibilitando la dirección de los globos oculares hacia arriba-derecha o abajo-derecha.
IV.- Troclear: Mirada hacia abajo en dirección nasal hacia la derecha se encuentra afectada.
V.- Trigémino:Motor: músculos temporales y maseteros Masticación y movimientos laterales de la mandíbula imposibles por rigidez facial.
Sensorial: Sensibilidad de la cara (rama oftálmica, maxilar y mandibular) disminuida en la hemicara derecha.
VI.-Abducente: Desviación lateral de los ojos ausente.
VII.-Facial:Motor: Movimientos de la cara: El paciente es capas de fruncir el ceño a petición; se solicita al paciente que eleve las cejas y lo hace correctamente, cierra los ojos con fuerza y no es capas de mostrar los dientes o las encías, en orden sucesivo. Hay control del movimiento palpebral y lateralización izquierda de la comisura bucal.Sensorial: sensibilidad gustativa de los 2/3 anteriores de la lengua (sabor salado, dulce, amargo y ácido) Referida normal hasta esta mañana que desayunó un licuado y el paciente percibe bien los sabores.
VIII.- Auditivo: Audición (rama coclear) referida disminuida, y equilibrio (rama vestibular) referido afectado desde esta mañana.
XI.- Glosofaríngeo:Motor: Faringe sin dificultases de deglución (El paciente logró tragar la sonda nasogástrica)Sensorial: sensibilidad gustativa del tercio posterior de la lengua (sabor salado, dulce, amargo y ácido) referido sin alteraciones. Sensibilidad de la faringe, con reflejo tusígeno y nauseoso presente al pasar la sonda nasogástrica.
X.- Neumogástrico o vago:Motor: velo del paladar, faringe y laringeSensorial: Sin alteraciones aparentes.
XI.- Espinal: Músculo esternocleidomastoídeo y porción superior del músculo trapecio con rigidez evidente.
XII.- Hipogloso: Mueve la lengua con dificultad intentando articular sonidos.
SISTEMA MOTOR
Rigidez muscular: En rueda dentada en las cuatro extremidades, Hemiparesia disarmónica derecha.
Fuerza muscular: De 1/5.
Reflejos osteotendinosos: Aumentados (Hiperreflexia ++).
Reflejos cutáneos abdominales: Ausentes.
Babinsky: + bilateral.
Coordinación de movimientos: No valorable, ausencia de masas musculares y movimientos involuntarios intermitentes de extremidad superior derecha.
Signos de irritación meningea: Kerning & Brudzinski negativos.
Dentro de la exploración neurológica fueron encontradas manifestaciones tanto motoras como sensitivas de la afectación neurológica del paciente; debidas al AVC de tipo isquémico que sufrió y las más marcadas fueron: reflejo motomotor afectado, imposibilitando la dirección de los globos oculares hacia arriba-derecha o abajo-derecha, mirada hacia abajo en dirección nasal hacia la derecha se encuentra afectada, músculos temporales y maseteros, masticación y movimientos laterales de la mandíbula imposibles por rigidez facial, sensibilidad de la cara (rama oftálmica, maxilar y mandibular) disminuida en la hemicara derecha, lateralización izquierda de la comisura bucal, audición (rama coclear) referida disminuida, y equilibrio (rama vestibular) referido afectado y mueve la lengua con dificultad intentando articular sonidos.
En cuanto a su fuerza muscular cabe destacar que esta se encuentra en rueda dentada en las cuatro extremidades, Hemiparesia disarmónica derecha, es de 1/5 y con reflejos osteotendinosos aumentados (Hiperreflexia ++).
En sus exámenes laboratoriales el paciente presentó los siguientes datos:
*ALB2.3g/dl (Bajo)
*TBIL0.91mg/dl
*DBIL0.25mg/dl(Alto Crítico)
*AST117iu/L(Alto Crítico)
*ALT44iu/L(Alto)
*ALP207iu/L(Alto Crítico)
*GGT118iu/L(Alto Crítico)
*LD282 iu/L(Alto Crítico)
*Bilirrubina Individual: 0.7
En cuanto a los exámenes indispensables a realizar en este paciente; fueron seleccionados los siguientes deacuerdo a las alteraciones que presento durante su padecimiento:
2.-
Exámen de líquido ascítico; ya que se trata de un líquido estéril en el cual puede hacerse una tinción de Gram y porque el contéo de células encontradas será útil posteriormente para hacer un diagnóstico.
3.-
Hemocultivos (simultáneos con el estudio del líquido ascítico); ya que el paciente podría presentar una infección (peritonitis) la cual seria la causa de todos sus problemas. Al hacer el estudio de líquido ascítico se puede encontrar una infección, en tal caso los hemocultivos resultarían positivos y nos indicarian la presencia de bacterias, que además estarían causando una meningitis debido a una traslocación de bacterias que filtró el líquido ascítico.
6.-Urianálisis; ya que es un estudio no invasivo y es económico.
7.-Búsqueda de células inflamatorias en heces.
Deacuerdo a lo observado en este caso clinico los principales hallazgos en este paciente serian los siguientes:
La ascitis que presenta el paciente deacuerdo al analisis y discusión que se llevó a cabo durante la presentación de este caso; las causas serian las siguientes; deacuerdo al contexto del padecimiento de este paciente:
Dentro de los hallazgos prominentes seleccionados para este caso clínico encontramos como el principal al Sx piramidal izquierdo que presento el paciente antes mencionado y las causas de esta alteración neurológica son las siguientes:
-Hipertensión
-Espasmo /
Trombosis /
Hemorragia-Tumoración (cáncer primario, metastasis, absceso cerebral)
-Encefalopatia
-Meningitis
-Encefalitis
Luego de llevar a cabo la presentación, discusión y analisis de este caso clinico se llego a la conclusión de que la serie de padecimientos que presenta este paciente particularmente y dentro del contexto en el que se encuentra; se llego a la conclusión de la siguientes hipótesis diagnosticas:
Como lista de problemas se obtuvo la siguiente:
-Ascitis de etiologia desconocida
-Sx piramidal izquierdo
-Elevación de ALT
Los planes diagnósticos que se concluyeron consistían principalmente en el siguiente:
*Resonancia magnética de cráneo.
Como conclusión se encontró luego del análisis y discusión de este caso clínico los siguientes conceptos relevantes para la práctica médica en México deacuerdo al padecimiento de este paciente en particular y que se pueden presentar posteriormente en nuestra población:
-Ascitis secundaria a hipertensión portal por cirrosis hepática de etiología desconocida
-Peritonitis del paciente cirrótico con ascitis
-Encefalopatía asociada a cirrosis
-Peritonitis bacteriana
-Infección urinaria
-Infección por Clostridium difficile
-Interpretación por un médico general de una TAC y resonancia magnética de cráneo
-Como se diagnostica la etiología de ascitis
-Que causa
cirrosis hepática y
hepatitis en México
-Historia natural de la HAS complicada con AVC